大人の場面緘黙(選択性緘黙)の症状や原因について
目次
「場面緘黙症」という、家では流暢に話すのに、学校や職場などの特定の場所では一言も話すことができないという症状があります。最近では、テレビやネット番組で取り上げられてその存在が知られるようになってきました。この記事では、場面緘黙症(選択性緘黙)について症状や診断基準、治療法、生活上の工夫などについて精神科医が解説します。
場面緘黙(選択性緘黙)とは
そもそも「緘黙」という言葉が聞き慣れない方も多いでしょう。国語辞書で意味を引くと、
【緘黙】
- 口を閉じて何も言わないこと。押し黙ること。
- 「緘黙症」の略。→無言症
出典:goo国語辞書
と説明されており、何も話さずに黙っていることを指します。
場面緘黙とは、その名称の通り、特定の場面で話すことができないという精神疾患です。特定の場面は人によって様々ですが、学校・職場で話すことができないという方もいれば、特定の個人と話すことができないという場合もあります。
大人の場面緘黙
場面緘黙は子ども時代に発症することが多く、2~8歳ごろに発症する傾向にあります。また、男子よりも女子のほうが少し多く発症すると言われています。人口における有病率は0.03~0.1%と報告されており、かなり珍しい疾患です。
また、ごく稀に大人になってから発症するケースもあります。大人になってからの発症はまだ研究が進んでおらず、具体的な有病率などは明らかになっていません。
しかしながら、子どものときに場面緘黙に気づかずに大人になり、実はずっと場面緘黙の症状が続いていることや、特定の場面で症状が目立ってくるケースは多いとされています。そもそも場面緘黙症の認知度が低いということもあるため、自分の症状が場面緘黙症だと気づいていないこともあるのです。
場面緘黙(選択性緘黙)の症状
症状は特定の場面で話すことができなくなる他、話せないのと同時に身体が固まってしまうこともあります(緘動といいます)。しかし、自宅や他の場所では何の問題もなく話すことができます。家ではおしゃべりなのに、家の外に一歩出ると一言も話せなくなり、再び家に入ると堰を切ったように話し始めるということがあります。
子どもの症状例
- 他の人に自分の意思を伝えられない(トイレに行きたいと言えない、教科書を貸してと言えない、遊ぼうと言われて「うん」と返事ができない)
- 授業中に当てられても発言することができない
- 体育や外遊びなどで身体を動かす事ができない(動かしたいと自分では思っているのに)
場面緘黙は性格上の問題で話すことができないのではありませんし、固い意志で話さないと決めているわけでもありません。友達から「遊ぼう」と言われて「うん」と返事がしたくてもその一言が言えなかったりします。言葉にしたいのにできなくて、本人も苦しんでいるのです。
大人の症状例
- 上司や同僚の質問に対して返事ができない
- 休憩中に雑談をしたくてもできない
- 会議中に言いたいことがあるのに発言できない
- 指示の内容が分からなかったのに聞き返す事ができない
- 初めての状況だと身体が思うように動かない
- 上司の前など、特定の場面だと簡単な作業(署名やはんこを押す程度)でも身体が動かない
大人の場合、仕事中に上司や部下とコミュニケーションが取れないという困難が生じます。指示がわからなかったときに、「質問したい」と思っていてもその声が出なかったり、初対面の人や取引先に書類を提出するなどなれていない状況だと思うように体が動かないことがあります。
場面緘黙(選択性緘黙)の診断基準
場面緘黙の診断基準は、基本的にはアメリカ精神医学会の診断基準であるDSM-5、もしくは世界保健機関(WHO)の診断基準であるICD-10によります。
DSM-5の診断基準
DSM-5では場面緘黙(選択性緘黙)は不安症のカテゴリに属します。診断基準は以下のとおりです。
- A.他の状況で話しているにもかかわらず、話すことが期待されている特定の社会的状況(例:学校)において、話すことが一貫してできない。
- B.その障害が、学業上、職業上の成績、または対人的コミュニケーションを妨げている。
- C.その障害の持続期間は、少なくとも1ヶ月(学校の最初の1ヶ月だけに限定されない)である。
- D.話すことができないことは、その社会的状況で要求されている話し言葉の知識、または話すことに関する楽しさが不足していることによるものではない。
- E.その障害は、コミュニケーション症(例:小児期発症流暢症、吃音症など)ではうまく説明されず、また自閉スペクトラム症、統合失調症、または他の精神病性障害の経過中にのみ起こるものではない。
ICD-10の診断基準
ICD-10では場面緘黙は情緒障害に含まれています。診断基準は以下です。
正常あるいはほぼ正常な言語理解能力の水準および社会的コミュニケーションに十分な表出性言語能力の水準を有していて、ある状況において正常あるいはほぼ正常に話せることが明らかでありながら、他の限局された状況では話せないという、会話が著しく情緒的に決定され選択されることで特徴づけられる病態
「特定の状況で」話せないというのがいずれの診断基準においてもポイントとなっています。
場面緘黙(選択性緘黙)の原因
場面緘黙の原因は特定されていません。しかし、様々な要因が絡み合って発症すると考えられています。以下のような要因が考えられています。
扁桃体の過活動
脳には、扁桃体という危険に反応する部分があります。場面緘黙の子はこの扁桃体が刺激に対して過剰に反応してしまい、些細な刺激でも大きな不安を感じてしまうという研究仮説があります。そのため、自宅などリラックスできる場所では問題なく話せるのに、学校では些細なことでも不安を感じてしまい、話せなくなってしまうのではないかと考えられています。
発達障害
場面緘黙がある子どもは、背景の発達障害が原因の場合があります。例えば以下のような特性から、場面緘黙につながっていることがあります。
- 感覚過敏(光や音に敏感)
- 物事の考え方、受け取り方の偏り
- 言葉の意味の理解や、単語を思い浮かべるのに時間がかかる
しかし、発達障害の結果としてコミュニケーション能力が低下し、「話さない」子とは場面緘黙は異なります。特定の場所以外のリラックスできる環境(自宅など)では流暢に話したり、言語能力自体は一般的な水準です。こういった判断は専門家の判断を仰いだほうが確実ですので、ぜひ精神科や心療内科などに相談してみてください。
言語の理解の問題
話し言葉や言語の問題から緘黙を発症することがあります。例えばバイリンガルの環境に置かれている子どもは場面緘黙が発症しやすく、馴染みのない言葉の環境に置かれたときの不安や恐怖感から自分を守るために発症すると考えられています。
環境やストレス
場面緘黙を発症するのは場所だけが要因ではありません。その環境が継続的なものだったのか、断続的だったのか、一度きりなのか、複数回なのかでも変わってきます。
場所に関連する人間関係などの様々な原因があるとされています。例えば以下のような原因が考えられます。
- 急激な環境の変化(転校、クラス替え、引っ越し等)
- 恐怖、失敗、つらい経験(いじめ、病気、けが等)
以前は育て方が場面緘黙の原因になると言われていましたが、近年では育て方による説は撤回されています。
発達障害と場面緘黙
実は、場面緘黙は教育、行政においては発達障害者支援法の対象になっています。
発達障害が原因となって場面緘黙を発症していると考えられる子もいます。そのため、場面緘黙は発達障害と併発しやすいと考えて治療環境を整備したほうが、将来を考える上では有効です。
2000年にアメリカの学会でクリステンセンが発表した説によると、『発達上の問題の併存も多い』といわれ、コミュニケーション障害、発達性協調運動障害、軽度精神発達遅滞、アスペルガー症候群などとの併存が多いようです。
(参考文献:Selective Mutism and Comorbidity With Developmental Disorder/Delay, Anxiety Disorder, and Elimination Disorder)
場面緘黙(選択性緘黙)の治療
場面緘黙の場合は、まずは精神科、心療内科を受診し、場面緘黙だけなのか、それとも発達障害やうつ病なども併発しているのかを診断します。その結果によって適切な治療は変わってきます。下記は場面緘黙の代表的な治療法です。
認知行動療法
自分の考え方、行動の癖を把握して、どうすれば症状を和らげることができるかを考えていく方法です。場面緘黙にも効果があることが海外の治療実績で報告されています。
薬物療法
不安症に対する治療でも用いられるSSRIといった抗うつ薬が有効であると分かっています。しかし、これはあくまでも場面緘黙の症状に至る不安やうつ状態の軽減に効果があるというもので、場面緘黙自体を改善するというものではありません。
TMS治療
TMS(磁気刺激治療)はアメリカ食品医薬品局(FDA)に認可されている最新の治療法です。うつ病や不安障害の症状の緩和が期待できます。
場面緘黙に至る不安やうつの軽減に効果があると考えられています。
TMS治療に関しては以下の記事を参照してください。
TMS治療(経頭蓋磁気刺激)は、医療先進国のアメリカのFDAや日本の厚生労働省の認可を得た最新の治療方法です。投薬に頼らずうつ病や発達障害などの治療ができるTMS治療について、精神科医が詳しく解説しています。
発達障害の症状をきたすのは、大脳皮質の神経シナプスの可塑性異常なのではないかと最近の研究から指摘されています。この記事では、発達障害のメカニズムとTMS治療による改善のメカニズムについて説明します。
その他の治療
上記の他にも、遊戯療法という子どもを対象として遊びを通して行う心理療法や、言語聴覚士による支援などがあります。また、社交不安、吃音などの併存障害がある場合はその治療も行われます。
仕事や生活での工夫
大人として社会人生活を送っていく上で、場面緘黙の症状はときに生活に支障をきたします。どのようにして対処すればよいのかをご紹介します。
症状の整理
まず、自分がどのような状況で場面緘黙の症状が出るのかを整理しましょう。普通にコミュニケーションが取れる、一旦紙に書いて整理すれば可能、どうしても無理といった形で段階を分け、誰となら話せる、どこなら話せるというのを地道に把握していきましょう。
そしたら、自分が克服できそうな状況から少しずつコミュニケーションが取れるようにチャレンジしていきます。
誰だって話しにくい人や緊張する人はいるので、あまり気負わずにできる範囲から頑張りましょう。
周囲への伝え方の工夫
とはいえ、職場でコミュニケーションを取れないと不便な場合も多いと思います。そのため、必要な配慮や環境の調整は上司や同僚とするようにしましょう。口頭では難しいと思うので、メールやチャットツールで説明したり、通院をしているなら医師に同席を頼む、症状と配慮してほしい内容を書いてもらうなどの工夫はできます。
社内でコミュニケーションが取れずに困るのは本人だけでなく、上司や同僚もです。そのため、どうしたら円滑なコミュニケーションが取れるのかを話し合い、必要な配慮をしてもらうようにしましょう。
合理的配慮
合理的配慮とは、障害のある人が障害のない人と平等に社会生活を送るために、教育現場、職場で行われる調整のことです。例えば車椅子を使わなくてはいけない人がいる場合、スロープを設置する、バリアフリーの環境にするといった形です。
場面緘黙の場合は、コミュニケーションを取る際に以下のような工夫をしてもらうようにしましょう。
- やり取りはチャットやメール、筆談にしてもらう
- 指示はメモでもらう
- 質問はYES/NOで回答できるようにしてもらう
今はコロナの影響もあって、リモートワークが中心となっている職場も多いと思います。職場では緊張して話せない、コミュニケーションが取りにくいという場合は、主にチャットでやりとりをするリモートワークを申し出るのも良い選択肢になるでしょう。
支援・相談先
上述したとおり、場面緘黙は発達障害者支援法の対象になっています。そのため、様々な支援を受けることが可能です。以下に利用できる公的支援をまとめましたので、気になる方は調べてみてください。
精神障害者保健福祉手帳
各種福祉・公共サービスが利用できたり、障害者雇用枠での就労が可能になります。
(参考:厚生労働省 精神障害者保健福祉手帳)
2010年に障害者自立支援法が改定され、発達障害が精神障害者保健福祉手帳の対象となりました。この記事では、精神障害者保健福祉手帳の等級や所有するメリット、デメリットについて精神科医が解説します。
就労移行支援
障害や病気のある方の就労をサポートするサービスです。就労に必要なスキル・知識の習得から就職活動のサポートまで支援してくれます。地域障害者職業センターやハローワークにご連絡ください。
自立支援医療
精神疾患の治療にかかる医療費の負担を3割から1割に軽減する制度です。
(参考:厚生労働省 自立支援医療)
まとめ
幼少期の場面緘黙は自然に症状がなくなったり、適切な治療によって症状が落ち着いていくことが多いですが、大人の場面緘黙はなかなか治るまでに時間がかかることが多いです。そのため、場面緘黙とうまく付き合っていくために必要な配慮をしてもらうように周囲に働きかけるのが良いでしょう。また、周囲に場面緘黙と思われる方がいる場合は、どういった配慮をすればコミュニケーションが取れるのかを一緒に考えるようにしましょう。
この記事の監修医師

新宿院 院長・総括院長
松尾 佳司
医学部卒業
ブレインクリニック東京院
ブレインクリニック東京院 指導医
ブレインクリニック東京院 院長
ブレインクリニック東京院 院長
兼 総括院長
ブレインクリニック新宿院 院長
兼 総括院長
(mag&more)
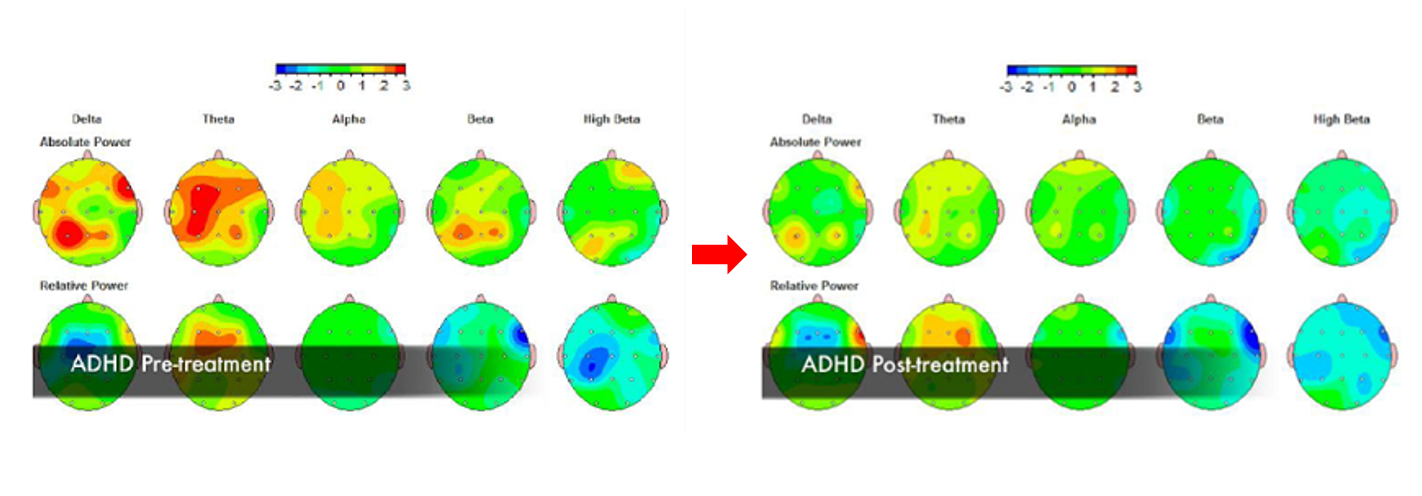
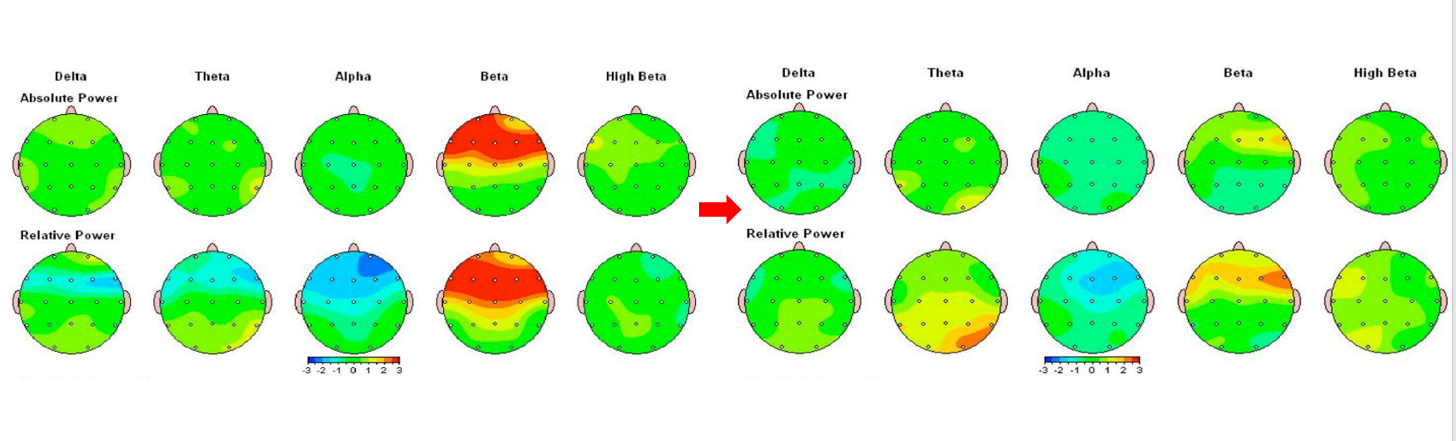
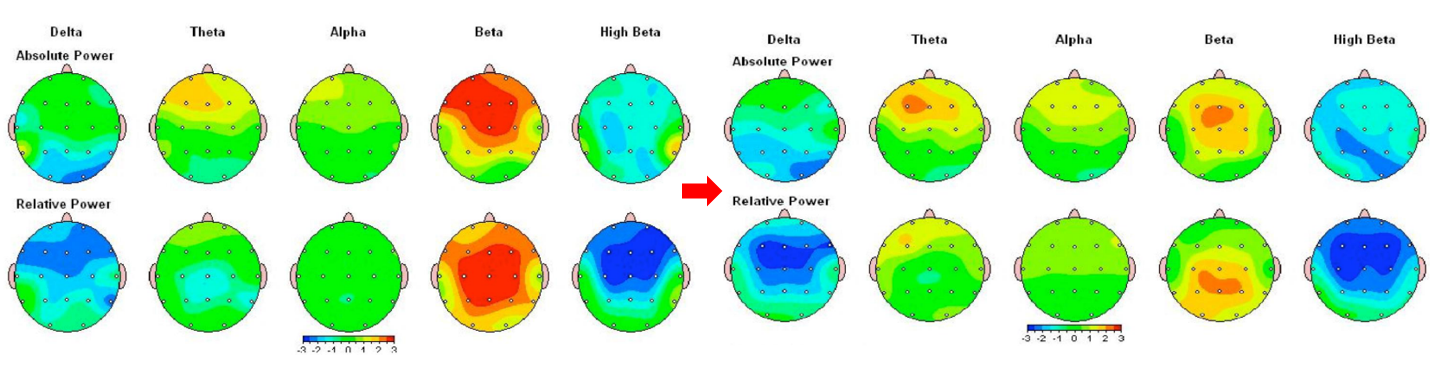
脳の状態を診断するQEEG検査(定量的脳波検査)【当日治療開始可能】

15歳男性 ADHD、アスペルガー症候群合併
21歳男性 アスペルガー症候群、不安障害合併
22歳女性 アスペルガー症候群、うつ合併
8歳女性 学習障害、ADHD合併
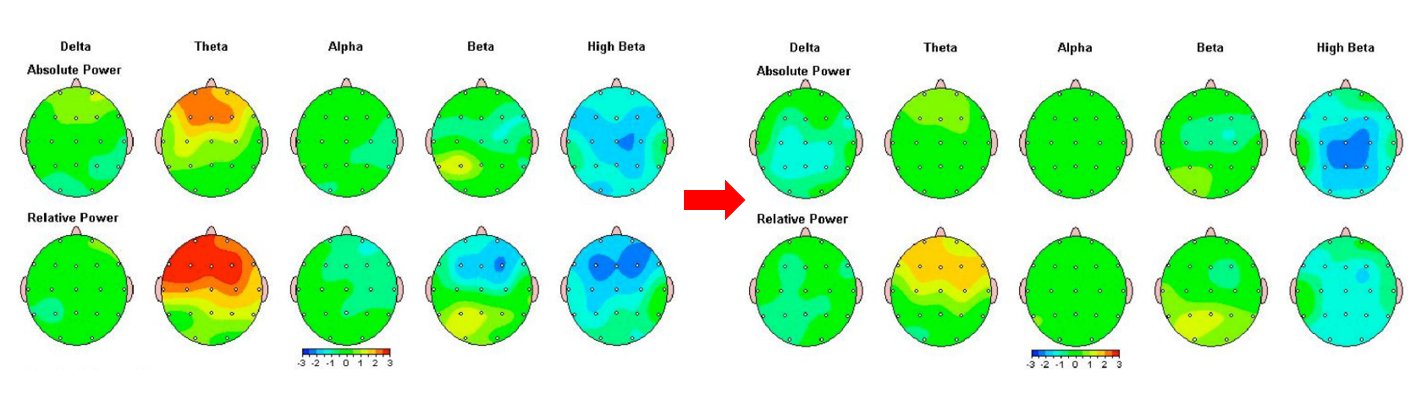
技術の進歩により、治療前と治療後のQEEGの変化を客観的に評価することも可能になりました。
QEEG検査で脳の状態を可視化し、結果に応じて、個人に合った治療を提案します。