
ナルコレプシーと発達障害の関係性
目次
ナルコレプシーとは
ナルコレプシーは睡眠障害の一つで、どんな時でも強い眠気に襲われてしまうことが特徴です。通常の眠気なのかどうかがわからず、ナルコレプシーと判明するのに長い時間を要することがあります。
発症が多く見られるのは思春期で、成長するにつれ徐々に症状が緩和されていきます。
ナルコレプシーの症状
ナルコレプシーの症状には、主に以下の4つが見られます。
非常に強い眠気
ナルコレプシーの眠気は通常の眠気とは異なり、時間や場所、状況を問わずに襲ってきます。また、睡眠をしっかり摂っていても症状は緩和されません。ナルコレプシーの場合、こうした症状が週に3回以上みられ、それが3ヶ月以上続くとされています。
幻覚をみる
痛みや恐怖などを、まるで現実のように感じる幻覚を入眠時にみることがあります。
カタプレキシー(情動脱力発作)
カタプレキシーとは、楽しい出来事等で気分が高まった時に筋肉が急に緩む現象で、例えば腕の力が抜ける、呂律が回らない、立っていられない、といった症状がみられます。
金縛り
寝ている時に、頭は覚醒しているものの身体の自由がきかなくなることがあります。
ナルコレプシーの原因
ナルコレプシーの原因として、以下の3つが考えられています。
遺伝的要因
日本人の患者(ケース)222例と健常者(コントロール)389例のゲノムDNAを用い研究を行った結果、22番染色体(22q13.33)のCPT1B遺伝子およびCHKB遺伝子の近傍に位置するSNP(rs5770917)がナルコレプシーと強い関連を示すことが分かりました。(出典:日本組織適合性学会誌)
脳内のオレキシンの問題
眠りや目覚めに関係する物質にオレキシンというものがあり、オレキシンを作っている神経細胞が弱まると、過眠症状などナルコレプシーを引き起こすと考えられています。
オレキシンは睡眠覚醒調節や摂食調節、エネルギーの代謝に密接に関連していると言われています。
免疫の問題
オレキシンを作る神経細胞を自己免疫の異常で自ら壊してしまい、オレキシンが作られなくなってしまうことで、過眠症状などのナルコレプシーを引き起こすことが示唆されています。
ナルコレプシーのチェック項目
普段の眠気の程度を評価するのに「エプワーズ眠気尺度」というのがあります。
8つの項目それぞれ眠気の程度を測定し、合計点数で診断をします。
診断の結果、眠気に関して不安を感じた方は医師に診断してもらいましょう。
【点数】
- だいたいいつも眠ってしまう・・・3点
- しばしば眠ってしまう・・・2点
- 時に眠ってしまう・・・1点
- 眠ってしまうことはない・・・0点
【診断項目】
- 座って読書をしている時
- テレビを見ている時
- 人の大勢いる場所で座っている時(会議や劇場など)
- 他の人の運転する車に、休憩なしで1時間以上乗っている時
- 座って人と話をしている時
- 午後に、横になって休憩をとっている時
- 飲酒をせずに昼食後、静かに座っている時
- 自分で車を運転中に、渋滞や信号で数分間、止まっている時
発達障害とナルコレプシー
ADHD(注意欠陥多動性障害)は、多動・衝動性、不注意を特徴とする発達障害ですが、これらの中核症状に加え、睡眠障害の合併が多く、主観的にも客観的にも眠気が強いことが報告されています。
夜間の睡眠障害の要因を調整後も、ADHD 症状を有する者は、有さない者と比較し、1.91 倍眠気を持つリスクが高いことを明らかになっています。
一方で、眠気そのものが注意散漫、集中力の低下をもたらし、ADHD 様の症状を呈する場合もあります。これは ADHD と過眠症に共通した病態の存在を意味します。
眠気を伴うADHD(注意欠陥多動性障害)群と発達障害合併のない過眠症群の間において、入眠までの時間、睡眠効率は変わらず、夜間の睡眠の問題だけではないことは明らかです。
ナルコレプシーの診断方法
日中に場所、時間を問わずに眠くなるのが、ナルコレプシーによるものなのか診断するためには、問診、既往歴、検査などが参考となります。
ナルコレプシーの副症状である『カタプレキシー』があると、『情動脱力発作を伴うナルコレプシー』と診断します。
『カタプレキシー』とは激しい情動があると筋肉の緊張が解け脱力感や崩れ落ちるような転倒まで症状は様々です。この『カタプレキシー』がなければ『情動脱力発作を伴わないナルコレプシー』と診断されます。
ナルコレプシーの検査方法
終夜睡眠ポリグラフィー検査(PSG)
終夜睡眠ポリグラフィー検査では、1泊2日の入院で、脳波や眼球運動などを終夜にわたり連続で記録をします。
これらの記録から夜間の睡眠状態を検査することができます。
またナルコレプシー以外にも睡眠時無呼吸症候群(SAS)の検査にも用いられ、睡眠障害の検査方法としては一番スタンダードで健康保険が適応されている検査でもありが、入院が必要なのが難点です。
反復睡眠潜時検査(MSLT)
反復睡眠潜時検査では、客観的に日中の眠気を検査する方法です。
前日に十分な睡眠(6時間以上)を取っていただき、入眠までの時間、レム睡眠までの時間、入眠後15分以内にレム睡眠になるかどうかを検査します。
現在はナルコレプシーと突発性過眠症の検査には健康保険が適応されます。
髄液オレキシン計測とHLA検査(ヒト主要組織適合抗原検査)
補助診断として髄液中のオレキシンの測定とHLA検査があります。
髄液中のオレキシン濃度が減少しているとナルコレプシーの可能性がかなり高くなります。
日本人のナルコレプシーの患者にはHLA-DR2DQ1という血清型をもっていることが発見されています。HLA遺伝子のDQB1*0602の陽性率が生物学的指標として補助診断に用いられております。
しかし、この遺伝子を持っているからといって必ずナルコレプシーになるわけではありません。
ナルコレプシーの治療方法
ナルコレプシーの治療にはTMS(磁気刺激治療)による治療と薬物療法の2つの方法があります。
まず自分が睡眠の病気だということを理解してもらうことが重要です。
周りの人だけでなく自分も過眠症状をやる気が出ないだけと感じ、病気と認識しない場合が多いからです。
TMS(磁気刺激治療)による治療
合併しているADHD(注意欠陥多動性障害)の根本的な治療を行うことで、ナルコレプシーの根本的な治療が可能になります。
刺激の方法としては、過集中の症状があるかないかによって、刺激の方法が異なります。
過集中の症状がなく、一日中眠気の症状がある場合は、神経シナプスをつなぐ働きが落ちでいるので、刺激する必要があります。
2017年に25回のTMSを試行したところ改善したという報告があります。(参照:Effective treatment of narcolepsy-like symptoms with high-frequency repetitive transcranial magnetic stimulation)
TMS(磁気刺激治療)に関して詳しくはこちらをご覧ください。
TMS治療(経頭蓋磁気刺激)は、医療先進国のアメリカのFDAや日本の厚生労働省の認可を得た最新の治療方法です。投薬に頼らずうつ病や発達障害などの治療ができるTMS治療について、精神科医が詳しく解説しています。
薬物療法
ナルコレプシーに薬物療法はある程度効果的で、日中の眠気、情動性脱力発作、夜間における睡眠分断、熟眠障害に対し行います。
日中の眠気
モダフィニルとペモリンには持続的かつ比較的緩やかな覚醒効果があります。メチルフェニデートは比較的強い覚醒効果のため、頓用できるという特徴があります。
どれも少量から始め、副作用を見極めながら眠気のコントロールが出来るまで増量していきます。半減期が長い(作用時間が長い)モダフィニル、ペモリンは朝、または朝、昼に服薬します。
メチルフェニデートは朝、昼に服薬するケースが多いですが、しかし血液中に薬が残存していると夜間不眠の原因にもなりえます。
原則、モダフィニル、ペモリンは昼食後までに服薬し、メチルフェニデートは夕刻までの服薬となります。中枢神経刺激薬には共通してドパミン神経活動を活性化させ、交感神経刺激に伴う副作用が生じます。
服薬開始時には動悸、胸部圧迫感、口渇、胃部不快感、悪心、嘔吐、便秘、下痢、羞明、発汗、頭痛などが生じます。
作用機序として、メチルフェニデート、ペモリンはドパミン神経前シナプスにあるドパミントランスポーターを阻害することによりシナプス間隙のドパミン量を増やします。
モダフィニルはドパミン神経系以外にもヒスタミン神経系の活性化やGABA遊離抑制作用による作用のため副作用が少ないという特徴を持ちます。
よって国際的にモダフィニルが第一選択となっております。
また、ペモリンには副作用として重篤な肝障害が報告されており、使用時には注意が必要となります。
中枢神経刺激薬の副作用として、上記以外にも、多量に服薬した場合の不眠、神経過敏、不安、焦燥感、幻覚妄想などの精神的な症状も見られます。
また約10%の割合で服薬後に一過性の眠気増強という逆の作用が見られることもあります。また薬物代謝により肝障害、白血球減少などの症状も見られることがあります。
中枢神経刺激薬の長期的服薬に伴う耐性、依存にはさまざまな報告がありますが、ナルコレプシーにおいては約3%未満と低い傾向にあります。
しかし中枢神経刺激薬では対症療法のため、現代の睡眠不足な生活を考えると休日に昼寝をしたりすることで薬の減量や中止などのコントロールをすることが望ましいと思います。
情動脱力発作
情動脱力発作、入眠時幻覚、睡眠麻痺に対してレム睡眠抑制作用を持つ三環系抗うつ薬(イミプラミン、クロミプラミンなど)が効果的です。
三環系抗うつ薬で日本における薬の中で最も強いのがクロミプラミンです。半減期が約21時間、1.2周間程で血中濃度が定常状態になるので、継続的なコントロールができます。
人によっては日中の眠気の増加、悪心、食欲低下などの副作用から就寝前に服薬することが多いです。
三環系抗うつ薬の副作用には口渇、頻脈などがあり、禁忌として緑内障、尿閉などがあります。その場合、レム睡眠抑制作用のある別の薬を服薬する場合があります。
またレム睡眠抑制作用の薬の連用から中止すると、約3日ほどで反跳現象としてレム睡眠関連の症状の悪化が見られ、情動脱力発作重積状態(脱力持続状態)が生じることがあります。
夜間における睡眠の分析
睡眠分断により十分な睡眠が確保できない場合には、短時間作用型の睡眠導入剤、鎮静作用の抗精神病薬を少量服薬します。
ナルコレプシーについてのよくある質問
Q.ナルコレプシーに罹りやすい年齢、性別などはありますか?
10歳前後から30歳までの思春期、青年期に発症しやすいですが、男女差はありません。
Q.ナルコレプシーには遺伝は関係ありますか?
いくつかナルコレプシーに関係している遺伝子が報告されています。
Q.ナルコレプシーは自然に良くなっていきますか?
加齢に伴い症状が軽くなることもありますが、基本的には自然治癒は難しいと考えられます。
まとめ
ナルコレプシーは日中に強い眠気に襲われることがあり、社会生活にも支障が出てしまいます。根本的な治療法は確立されていませんが、TMS治療や薬物治療を継続していくことで症状が改善し、日常生活を問題なく遅れるようになることが多いです。睡眠の病気であることを自覚し、適切な治療を受けるようにしましょう。
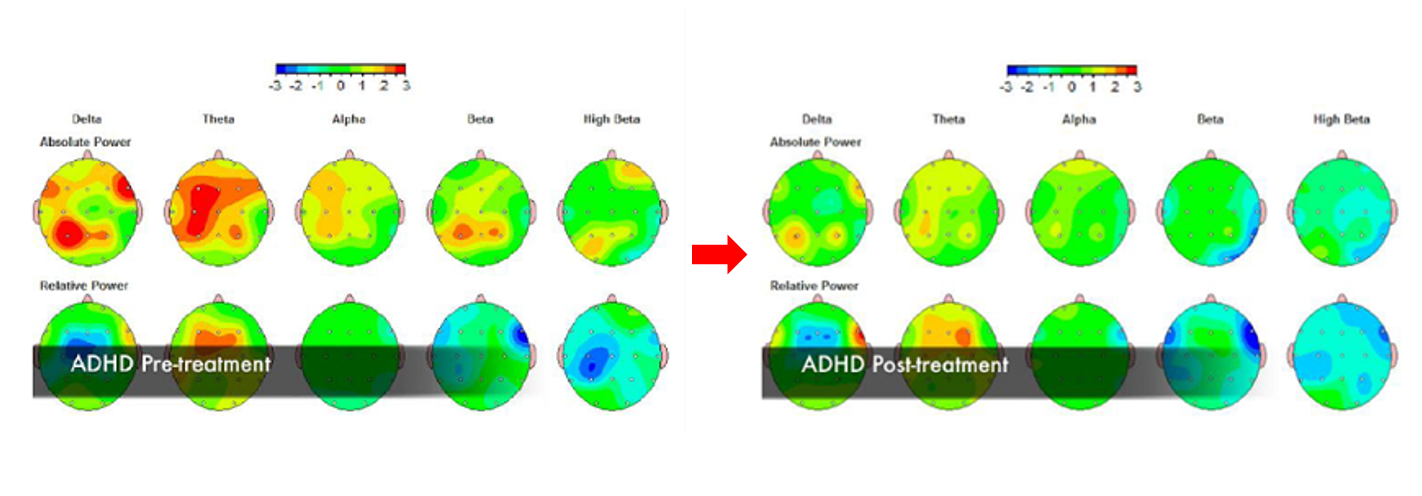
脳の状態を診断するQEEG検査(定量的脳波検査)【当日治療開始可能】

15歳男性 ADHD、アスペルガー症候群合併
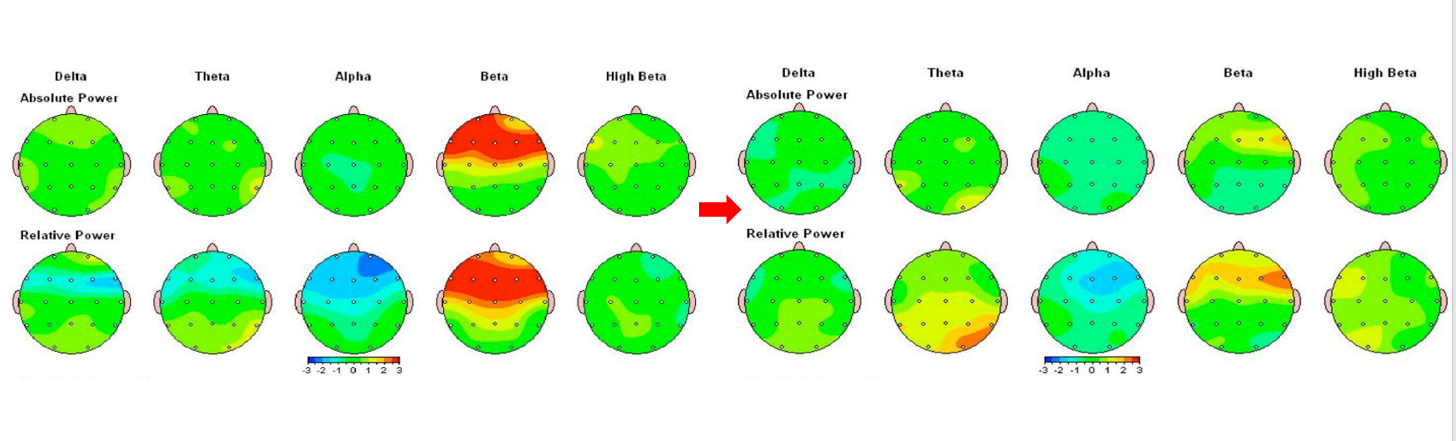
21歳男性 アスペルガー症候群、不安障害合併
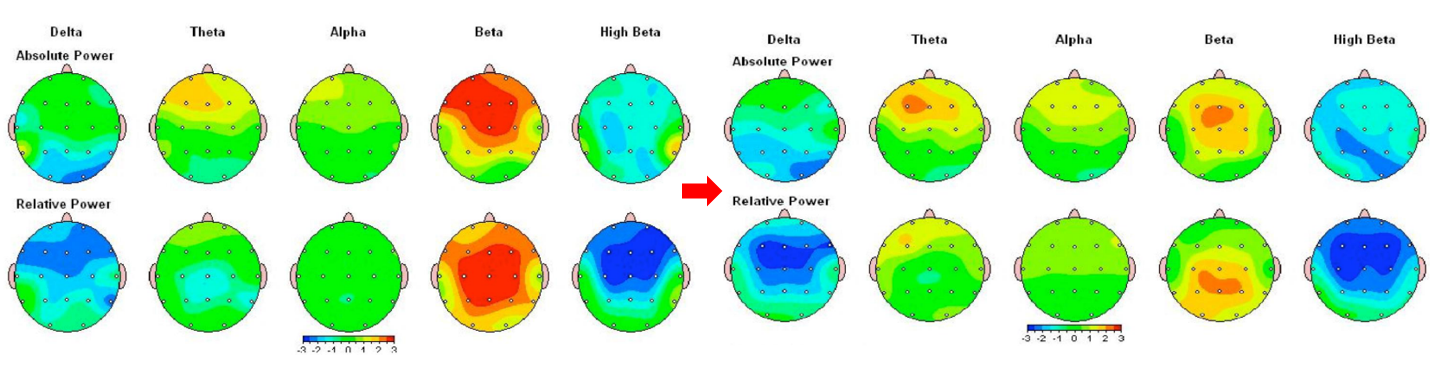
22歳女性 アスペルガー症候群、うつ合併
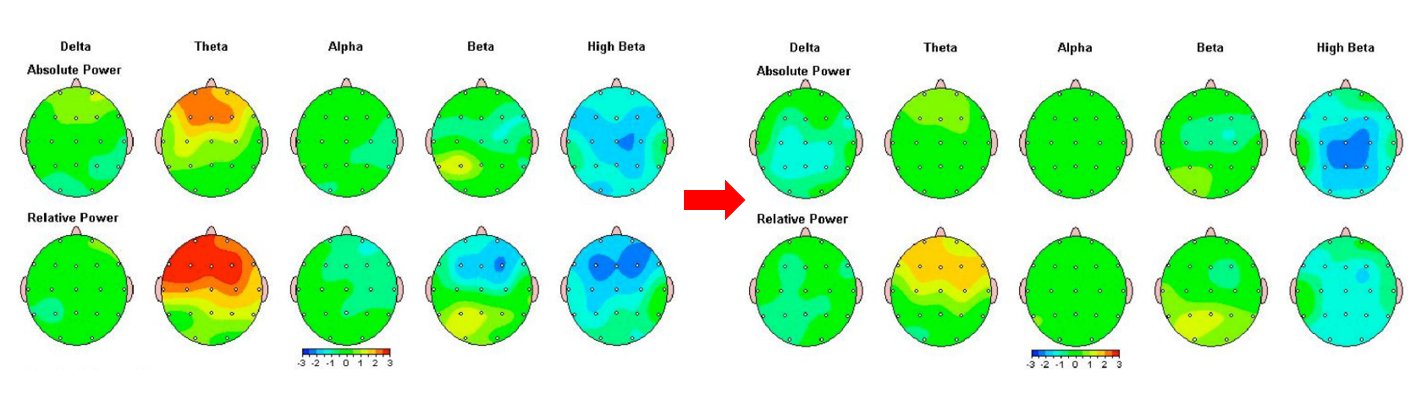
8歳女性 学習障害、ADHD合併
技術の進歩により、治療前と治療後のQEEGの変化を客観的に評価することも可能になりました。
QEEG検査で脳の状態を可視化し、結果に応じて、個人に合った治療を提案します。










