
月経前不快気分障害(PMDD)とは?症状や治療、PMSとの違いについて
目次
生理前には心身の不調を感じる方が多いです。こうした症状はPMS(月経前症候群)といいますが、その中でもとりわけ精神的不調の程度が重く、日常生活に支障をきたすほどの状態になる方がいます。今回は、PMDD(月経前不快気分障害)の症状や診断、治療について解説します。
PMDD(月経前不快気分障害)とは
生理前の心身の不調のなかでも、とりわけ精神的な不調を強く感じ、日常生活に支障が出るのがPMDDです。
PMS(月経前症候群)との違い
PMSの場合は、生理前に心身の不調を感じますが、それによって仕事や社会生活に大きな影響を及ぼすことはありません。
PMDDの場合は、気分が著しく不安定になってしまい、たとえば仕事中に突然泣き出したりすることがあります。その他、原因不明の不安感を強く感じて仕事に行けない、家から出られないなど、社会生活に大きな影響をもたらします。
症状の程度では、うつ病や不安障害などの他の精神疾患に匹敵するほどの重症度(持続期間は当てはまらない)が認められます。
有病率
月経がある女性のPMDDの有病率は1.8%~5.8%と報告されています。
また、前方視的*な毎日の評価でなく後方視的*な報告に基づくと、推定値は相当増加するとされています。
PMSは月経のある女性の7割以上に現れるとも言われており、全く珍しいものではないです。しかし、PMDDはその中でも少数の人しか診断を受けません。
症状が重くても、みんな我慢しているのだろうと思って受診しない方も多いのが現状です。
※前方視的:毎日データをとって評価する方法
※後方視的:過去のデータを振り返って評価する方法
原因
PMDDの原因ははっきりとは分かっていません。生理周期による正常なホルモンバランスの変化に対し、身体や精神が異常に反応してしまうことで発生していると言われます。
一方で、環境や遺伝などが発症に関係しているともされています。
環境要因
ストレスや対人関係での外傷体験、季節の変化、一般的な女性の行動に関する社会文化的側面、とりわけ女性の社会的役割に関するものなどがあります。
遺伝要因
PMDDの遺伝率は明らかになっていません。しかし、月経前の症状については遺伝性は30~80%と推計されており、月経前症状の中でよく発生する症状については50%が遺伝的なものであると推計されています。
経過
PMDD(月経前不快気分障害)は初潮後のいかなる時点においても発症しうる障害です。閉経が近づくにつれて症状が増悪したことを報告する人も多いようです。閉経後は症状が消失しますが、周期的ホルモン補充療法は症状再燃の引き金となることがあります。
PMDDを引き起こすリスクの高い人
月経のある女性なら誰でもPMDDを発症する可能性はありますが、特にPMDDを発症するリスクが高いとされる人がいます。
まず、PMSやPMDDの症状がある家族がいる場合です。上述した遺伝性にも関係しますが、やはり家族にPMDDの症状がある場合はリスクが高いとされています。
次に、自分や家族がうつ病などの気分障害になったことがある場合です。そもそもDSM-5では、PMDDは大うつ病性障害と同じく抑うつ障害群に分類されています。
その他には喫煙などもPMDDを引き起こすリスクとして考えられています。
上記のようなケースでは比較的PMDDを発症する可能性が高いですが、必ずPMDDの症状があるというわけではありません。
PMDD(月経前不快気分障害)の症状
PMDDの症状は、精神症状と身体症状に分けられます。PMSやPMDDの症状は個人差が大きいため、一概にすべてが当てはまるとは言えませんが、一般に症状が多いものをご紹介します。
精神症状
- 理由もなくイライラする
- なぜか緊張する
- 感情の制御ができない
- 興奮
- 怒りっぽくなる
- 集中力の低下
- 憂うつ感
- ひどい疲労感
- 不安感が強い
- 考えがまとまらない、混乱する
- 物忘れが激しくなる
- ネガティブな自己イメージ
- 妄想
- 感情が過敏になる
- 突然泣き出す
- 気分が安定しない
- 不眠・眠さや眠気
身体症状
- 目が霞んだり見えにくい感じがする
- ニキビ
- かゆみによる炎症
- ヘルペスなどの他の皮膚病の悪化
- 頭痛
- めまい
- たちくらみ
- 手足の感覚の鈍さ
- 手足の感覚過敏
- あざができやすい
- 動悸
- 筋肉の緊張
- 腹部の痛み
- 便秘
- 下痢
- 吐き気
- 嘔吐
- 骨盤の重み・痛み
- 腰痛
- 足首・手足のむくみ
- 体重の増加
- 尿量の減少
- 胸の張りと痛み
- 運動失調
- 生理痛
- 性欲の減少
- 食欲の変化
- 過食
- 火照り・のぼせ
上記のように幅広い症状がありますが、多くが他の病気の症状と類似しています。そのため、必ず医師の診察を受けて診断してもらう必要があります。
また、上記のような症状が続くと、うつ病やパニック障害、不安障害などへ変化することがあります。
PMDD(月経前不快気分障害)の診断
DSM-5ではPMDD(月経前不快気分障害)の診断基準は以下のように定義されています。
A.ほとんどの月経周期において、月経開始前最終週に少なくとも5つの症状が認められ、月経開始数日以内に軽快し始め、月経終了後の週には最小限になるか消失する
B.以下の症状のうち、1つまたはそれ以上が存在する
- 著しい感情の不安定性(低:気分変動;突然悲しくなる、または涙もろくなる、または拒絶に対する敏感さの亢進)
- 著しいいらだたしさ、怒り、または対人関係の摩擦の増加
- 著しい抑うつ気分、絶望感、または自己批判的思考
- 著しい不安、緊張、および/または”高ぶっている”とか”いらだっている”という感覚
C.さらに、以下の症状のうち1つ(またはそれ以上)が存在し、上記基準Bの症状と合わせると症状は5つ以上になる
- 通常の活動(例:仕事、学校、友人、趣味)における興味の減退
- 集中困難の自覚
- 倦怠感、易疲労性、または気力の著しい欠如
- 食欲の著しい変化、過食、または特定の食物への渇望
- 過眠または不眠
- 圧倒される、または制御不能という感じ
- 他の身体症状、例えば、乳房の圧痛または腫脹、関節痛または筋肉痛、”膨らんでいる”感覚、体重増加
注:基準A~Cの症状は、先行する1年間のほとんどの月経周期で満たされていなければならない
D.症状は、臨床的に意味のある苦痛をもたらしたり、仕事、学校、通常の社会活動または他者との関係を妨げたりする(例:社会活動の回避;仕事、学校、または家庭における生産性や能率の低下)
E.この障害は、他の障害、例えばうつ病、パニック症、持続性抑うつ障害(気分変調症)、またはパーソナリティ障害の単なる症状の増悪ではない(これらの障害はいずれも併存する可能性はあるが)
F.基準Aは、2回以上の症状周期にわたり、前方視的に行われる毎日の評価により確認される(注:診断は、この確認に先立ち、暫定的に下されてもよい)
G.症状は、物質(例:乱用薬物、医薬品、その他の治療)や、他の医学的疾患(例:甲状腺機能亢進症)の生理学的作用によるものではない
(出典:DSM-5 精神疾患の分類と診断の手引)
PMSとの違いについては、以下の表で確認しましょう。
| PMS(月経前症候群) | PMDD(月経前不快気分障害) |
|
|
その他の障害との鑑別
双極性障害、うつ病、持続性抑うつ障害(気分変調症)において症状が重複することが多く、PMDDと併発している場合は鑑別が難しいです。
鑑別のポイントとしては、抑うつなどの精神症状が月経前に集中するかどうかです。集中する場合はPMDDである可能性が高いです。
しかし、月経前は特に印象に残りやすい出来事のため、診断する際には毎日の記録をつけながら前方視的評価によって確認する必要があります。
PMDDと診断を確定するためには、2ヶ月間の前方視的症状評価によって確認するのが適切とされています。
そのため、PMDDかもしれないと思って受診してから、毎日症状の記録をつけてもらうことになります。実際に月経の周期との関連性が認められた場合はPMDDとなり、月経周期との関連性がない場合は他の精神疾患の診断が下されることがあります。
PMDD(月経前不快気分障害)の治療
PMDDの治療は症状に応じて、薬物療法、精神療法、漢方などを組み合わせることが多いです。また、最近ではTMS治療(磁気刺激療法)も有効な選択肢として導入されています。
薬物療法
PMDDの治療では、症状に応じて抗うつ剤、抗不安薬、抗精神病薬を組み合わせて使用します。その中でも、SSRIという抗うつ剤はアメリカではPMDDの治療薬として認可されています。また、日本の産科婦人科学会のガイドラインでも、PMDDや精神症状が目立つPMSの患者に対してSSRIの使用を推奨しています。(参照:日本産科婦人科学会『産婦人科診療ガイドライン』)
基本的にSSRIなどの抗うつ剤は毎日飲み続けて効果を発揮する薬ですが、PMDDの場合は排卵後から月経終了に限ってSSRIを服用する間欠療法が選択されることもあります。
精神療法
PMDDの方は、その性格的な特質として以下のような特徴があることが多いです。
- ストレスを感じやすい
- 自分のストレス、感情に気づきにくい
- ストレスに対する対応ができない
こうした特徴から、自信がなく、自己否定感が強い方もいます。
こうした特徴はPMDDの症状を重くしてしまうため、認知行動療法やカウンセリングを通じて症状の改善を図ります。
漢方
PMSの方だと漢方薬だけでの治療の場合がありますが、PMDDの場合は上述したSSRIなどの薬の補助として使用することがあります。
漢方は個人差が大きく、さらに体質によっては逆効果になることもあるため、使用には注意が必要です。
PMDDの場合によく使われる漢方には、以下のようなものがあります。
- 抑肝散(よくかんさん)
イライラや興奮を落ち着かせる効果 - 加味帰脾湯(かみきひとう)
イライラや不安が強い方に使う鎮静作用が強い薬
TMS治療(磁気刺激療法)
TMS治療はアメリカで認可されているうつ病などの精神疾患に有効な最新の治療法です。
TMS治療が月経前症候群(PMS)、PMDDの抑うつ、気分の浮き沈み、イライラなど精神的な症状に有効と言われています。
日本ではまだ一部の医療機関でしか導入が進んでいませんが、当院ではTMS治療を扱っていますのでぜひご相談ください。
詳しくは下記のTMS治療についての記事を参照してください。
TMS治療(経頭蓋磁気刺激)は、医療先進国のアメリカのFDAや日本の厚生労働省の認可を得た最新の治療方法です。投薬に頼らずうつ病や発達障害などの治療ができるTMS治療について、精神科医が詳しく解説しています。
婦人科にするか心療内科・精神科にするかの判断
自分がPMDDだと思った場合、まず何科を受診するべきなのか悩む方もいると思います。
PMDDの治療自体は心療内科や精神科で行いますが、婦人科でも診断は可能です。
そのため、まずは婦人科で相談するでも問題ございません。
また、以下のようなケースは婦人科の受診をおすすめします。
- 月経周期が不安定
- 月経の出血が多い、少ない、痛い
- 精神症状以外に身体的にも気になることがある
婦人科を受診したうえでPMDDと診断されれば、治療自体は心療内科や精神科で受けることもできます。
婦人科でもPMDDの治療は行っていますが、精神疾患向けの薬を使った治療が効果を発揮することが多いうえ、PMDDはうつ病やパニック障害など他の障害を合併している可能性もあります。そのため、PMDDと診断された場合は心療内科や精神科での治療を受けたほうがいいいでしょう。
PMDD(月経前不快気分障害)のセルフケア
病院での治療は薬物療法やTMS治療がメインとなりますが、根本から改善するためにはセルフケアも並行して行ったほうがよいです。
PMDDはストレスや生活習慣の影響が大きいため、まずは以下のようなことを意識して生活しましょう。
生活リズムを整える
ホルモンバランスは生活習慣が乱れると崩れやすく、様々な症状が出ます。特に睡眠と食事のタイミングは一定になるように心がけましょう。
カフェインを控える
PMDDを悪化させる要因として、カフェインの過剰摂取が関係しているという説もあります。カフェインは脳を活性化させ、緊張、興奮、不安感を強めてしまいます。
カフェインを控えてみて症状が緩和する場合は、できるだけ控えるようにしましょう。
食事のバランスに気をつける
栄養バランスが崩れると、ホルモンの乱れやイライラ感、ストレスの増加などに繋がります。
また、過度なダイエットは栄養バランスを崩しやすいうえ、ストレスにもなります。バランス良く食べつつ、健康なダイエットを心がけましょう。
適度な運動をする
適度な運動はストレスを軽減することに繋がります。また、生理前の痛みやむくみの防止にも効果的です。
薬物療法で紹介したSSRIは脳内のセロトニンを増やす薬ですが、ウォーキングなどもセロトニンを増やす効果があると言われています。
無理のない範囲で、日々少しずつ取り入れていきましょう。
まとめ
PMDD(月経前不快気分障害)は月経の周期に合わせて起こるため、女性にとって生活の質を下げる要因にもなります。
女性であれば生理痛は多くの人が経験するため、これで病院に行くのは忍耐が足りないのではないかと感じるかもしれません。しかし、症状を我慢していいことはありませんし、悪化するとうつ病やパニック障害などに進行する可能性もあります。
少しでも気になる場合は婦人科でも心療内科・精神科のどこでもいいので、まずは医療機関を受診して治療を進めるようにしましょう。
ブレインクリニックのPMS/PMDD外来紹介ページです。
この記事の監修医師

新宿院 院長・総括院長
松尾 佳司
医学部卒業
ブレインクリニック東京院
ブレインクリニック東京院 指導医
ブレインクリニック東京院 院長
ブレインクリニック東京院 院長
兼 総括院長
ブレインクリニック新宿院 院長
兼 総括院長
(mag&more)
脳の状態を診断するQEEG検査(定量的脳波検査)【当日治療開始可能】

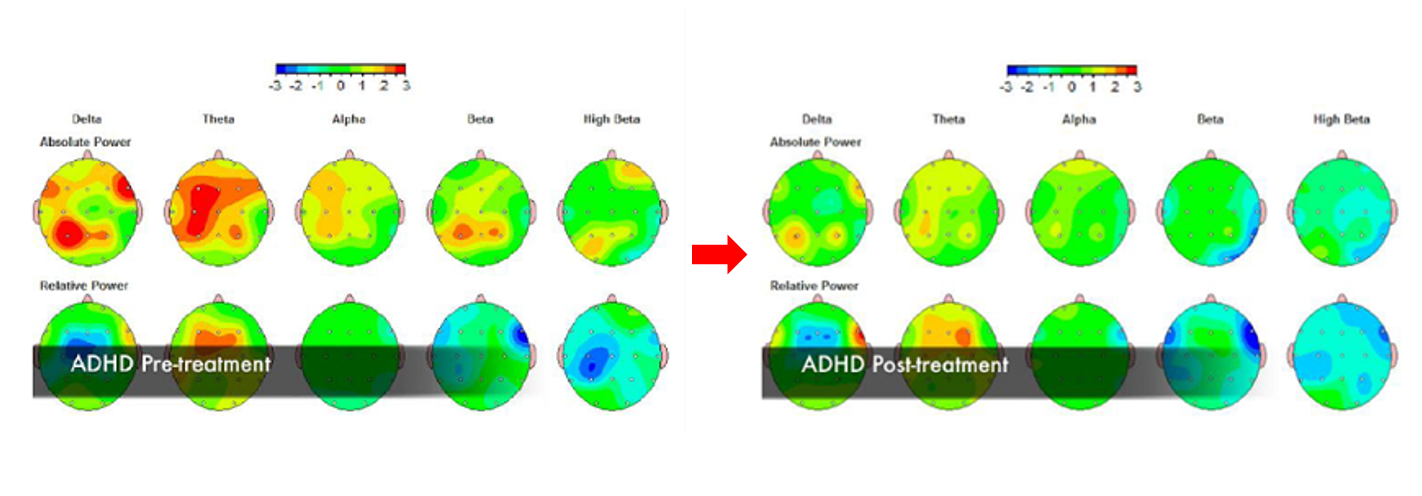
15歳男性 ADHD、アスペルガー症候群合併
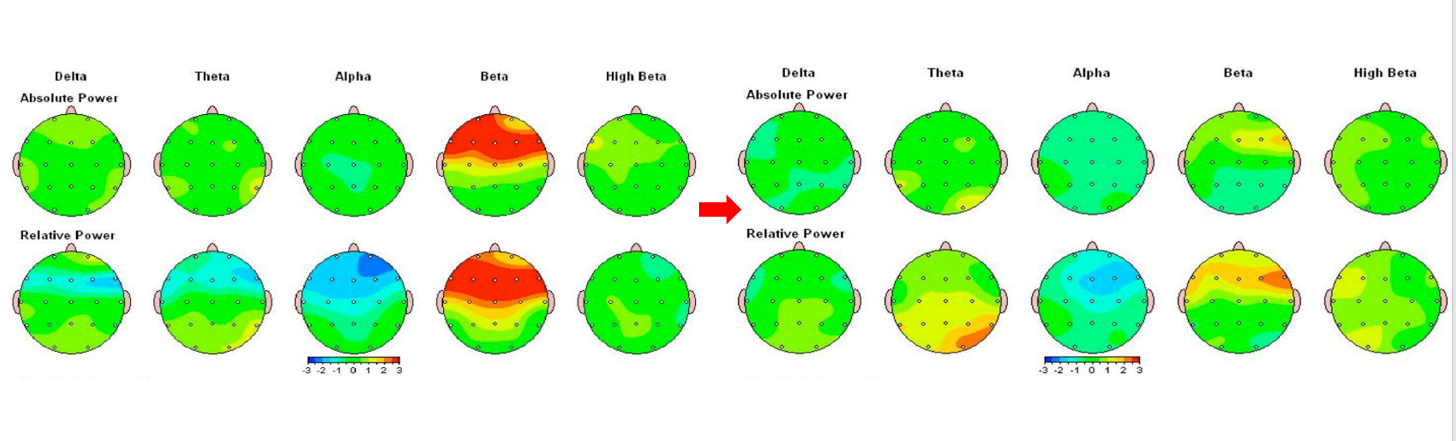
21歳男性 アスペルガー症候群、不安障害合併
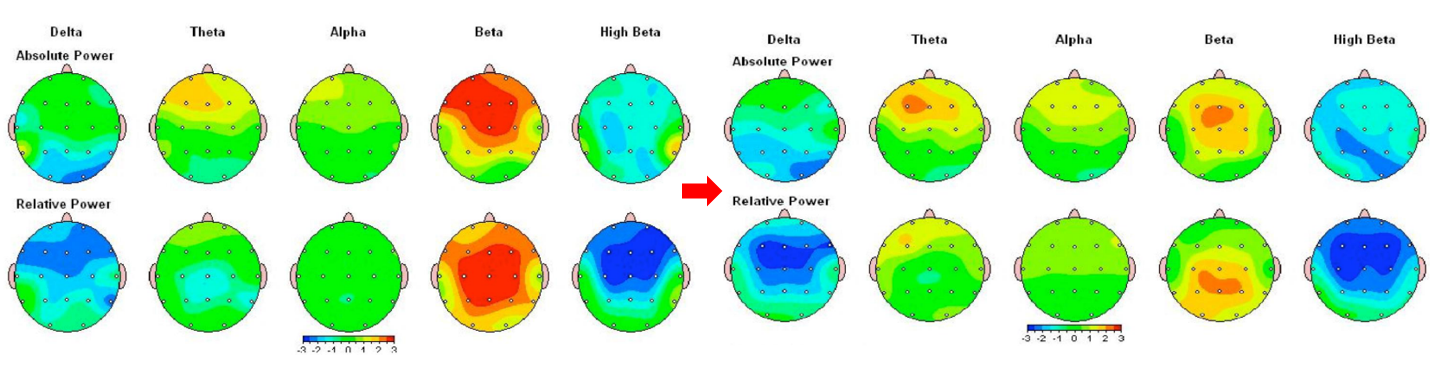
22歳女性 アスペルガー症候群、うつ合併
8歳女性 学習障害、ADHD合併
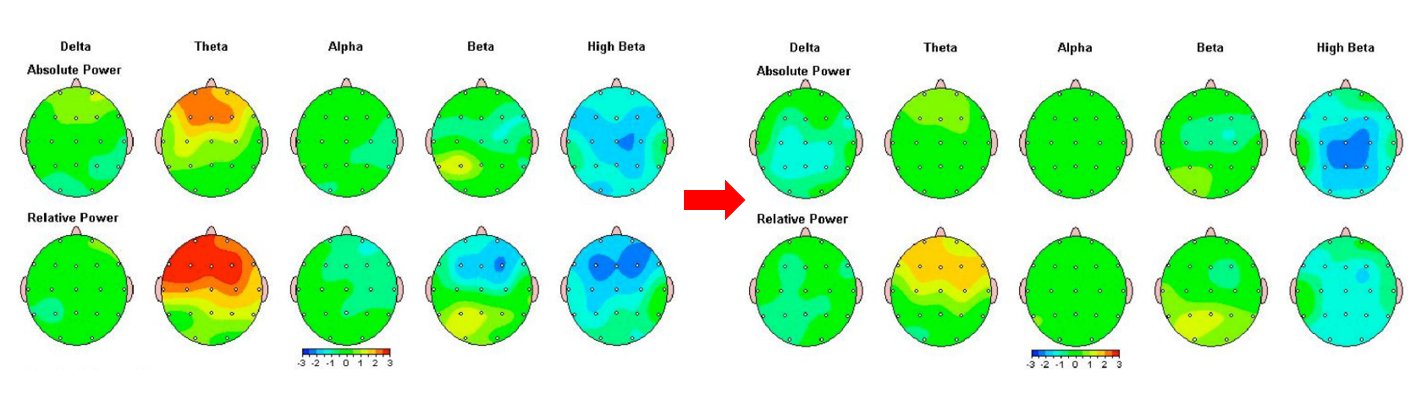
技術の進歩により、治療前と治療後のQEEGの変化を客観的に評価することも可能になりました。
QEEG検査で脳の状態を可視化し、結果に応じて、個人に合った治療を提案します。











